W ostatnich latach na całym świecie obserwuje się gwałtowny wzrost oporności drobnoustrojów na antybiotyki. Szacuje się, że w 2019 r. z powodu zakażeń wywołanych przez bakterie oporne zmarło na świecie ok. 5 mln osób.
Moderator: prof. Katarzyna Dzierżanowska-Fangrat
Uczestnicy: prof. Mirosław Czuczwar, prof. Marek Gniadkowski
European Centre for Disease Prevention and Control (ECDC) ocenia, że w Europie liczba zakażeń wywoływanych przez bakterie oporne w 2020 r. wyniosła 801 517, a liczba zgonów – 35 813.
Wszystkie niekorzystne trendy uległy nasileniu w trakcie pandemii COVID-19 ze względu na:
• nieadekwatne procedury kontroli zakażeń szpitalnych, ukierunkowane głównie na zabezpieczenie personelu przed zakażeniem SARS-CoV-2, ale sprzyjające szerzeniu się drobnoustrojów opornych pomiędzy pacjentami;
• niekontrolowane i nieuzasadnione stosowanie antybiotyków u pacjentów zakażonych SARS-CoV-2.


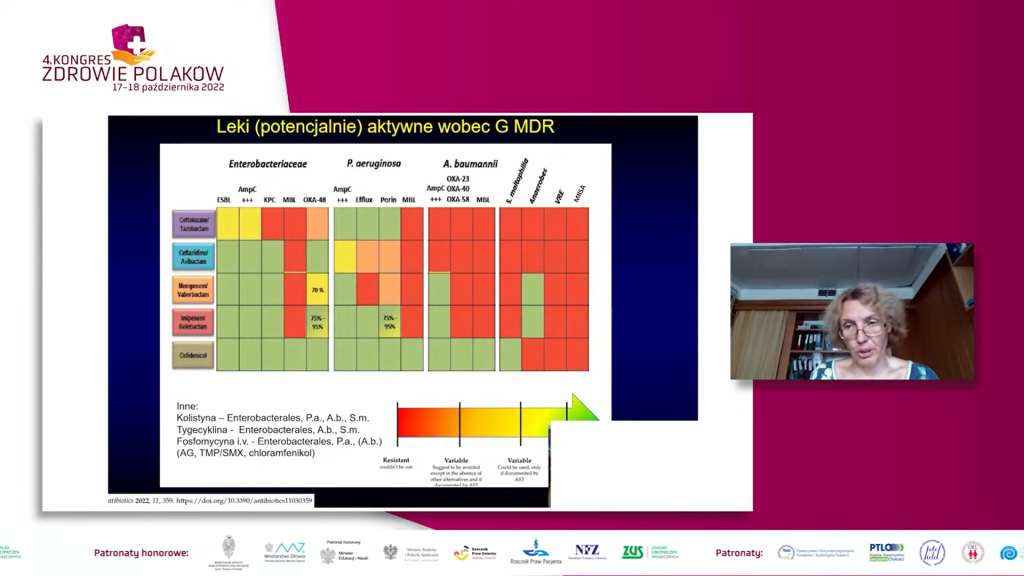



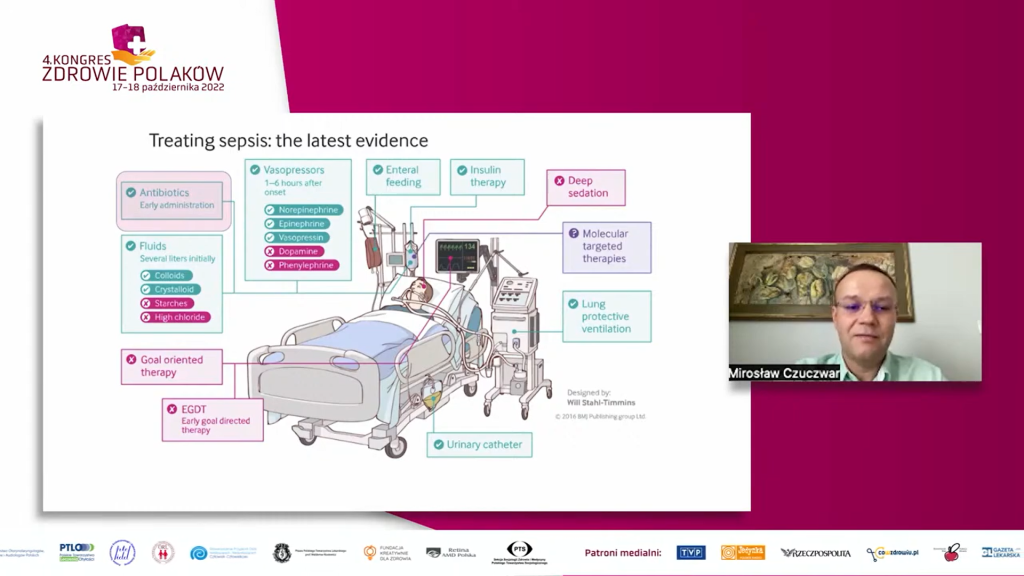
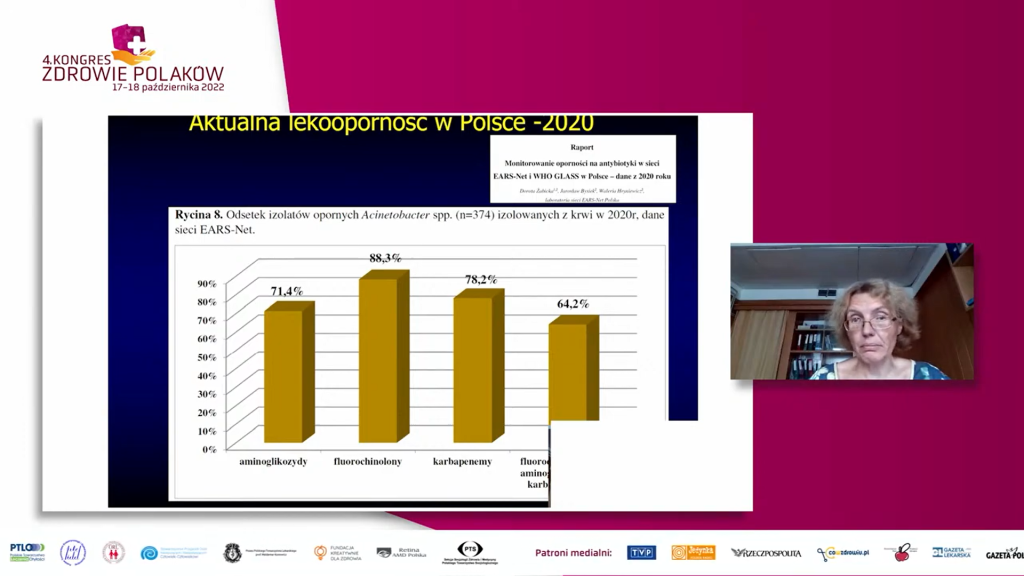
W Polsce w okresie pandemii doszło do znacznego wzrostu oporności wśród drobnoustrojów inwazyjnych.
Oporność na karbapenemy w przypadku Klebsiella pneumoniae wzrosła z 8,2 proc. w 2020 r. do 19,5 proc. w 2021 r., a oporność na kolistynę (która często jest lekiem ostatniej szansy) odpowiednio z 8,7 proc. do 15,5 proc. Szczególnie niepokoi fakt, że głównym mechanizmem oporności pałeczek Enterobacterales w Polsce jest wytwarzanie enzymów rozkładających wszystkie dostępne w kraju antybiotyki beta-laktamowe, co dramatycznie ogranicza możliwość skutecznej terapii. Śmiertelność w przebiegu takich zakażeń sięga 70 proc.
Ponadto w 2021 r. zarejestrowano aż 538 ognisk epidemicznych o etiologii C. difficile (o 145 proc. więcej niż w 2020 r.). Zakażenia C. difficile są uznawane za wskaźnik jakości kontroli zakażeń i polityki antybiotykowej.
Liczby notowane w Polsce wskazują, że sytuacja wymknęła się spod kontroli i wymaga pilnych działań naprawczych.
Aby zahamować narastającą oporność drobnoustrojów, a tym samym zachować przydatność dostępnych antybiotyków, konieczne jest:
• wdrożenie i bezwzględne przestrzeganie procedur kontroli zakażeń szpitalnych, w tym przede wszystkim szybkie wykrywanie i izolowanie pacjentów zakażonych/skolonizowanych drobnoustrojami wieloopornymi;
• wdrożenie i rygorystyczne przestrzeganie zasad racjonalnej antybiotykoterapii.
Wyżej wymienione działania wymagają odpowiednich zasobów, tj. zatrudnionych w pełnym wymiarze czasu zespołów kontroli zakażeń oraz zespołów ds. polityki antybiotykowej. W skład tych ostatnich powinien wchodzić specjalista ds. leczenia zakażeń (lekarz mikrobiolog lub lekarz innej specjalności przeszkolony w tym zakresie), farmakolog kliniczny i diagnosta mikrobiolog.
Zespoły takie funkcjonują we wszystkich krajach rozwiniętych, natomiast w Polsce ich rola ciągle jest niedoceniana, a praca często łączona z innymi działaniami, co istotnie ogranicza ich skuteczność i prowadzi do wyżej opisanych konsekwencji.
Link do nagrania:
Dzień 1., kanał 4. – czas rozpoczęcia: 6:23:50

